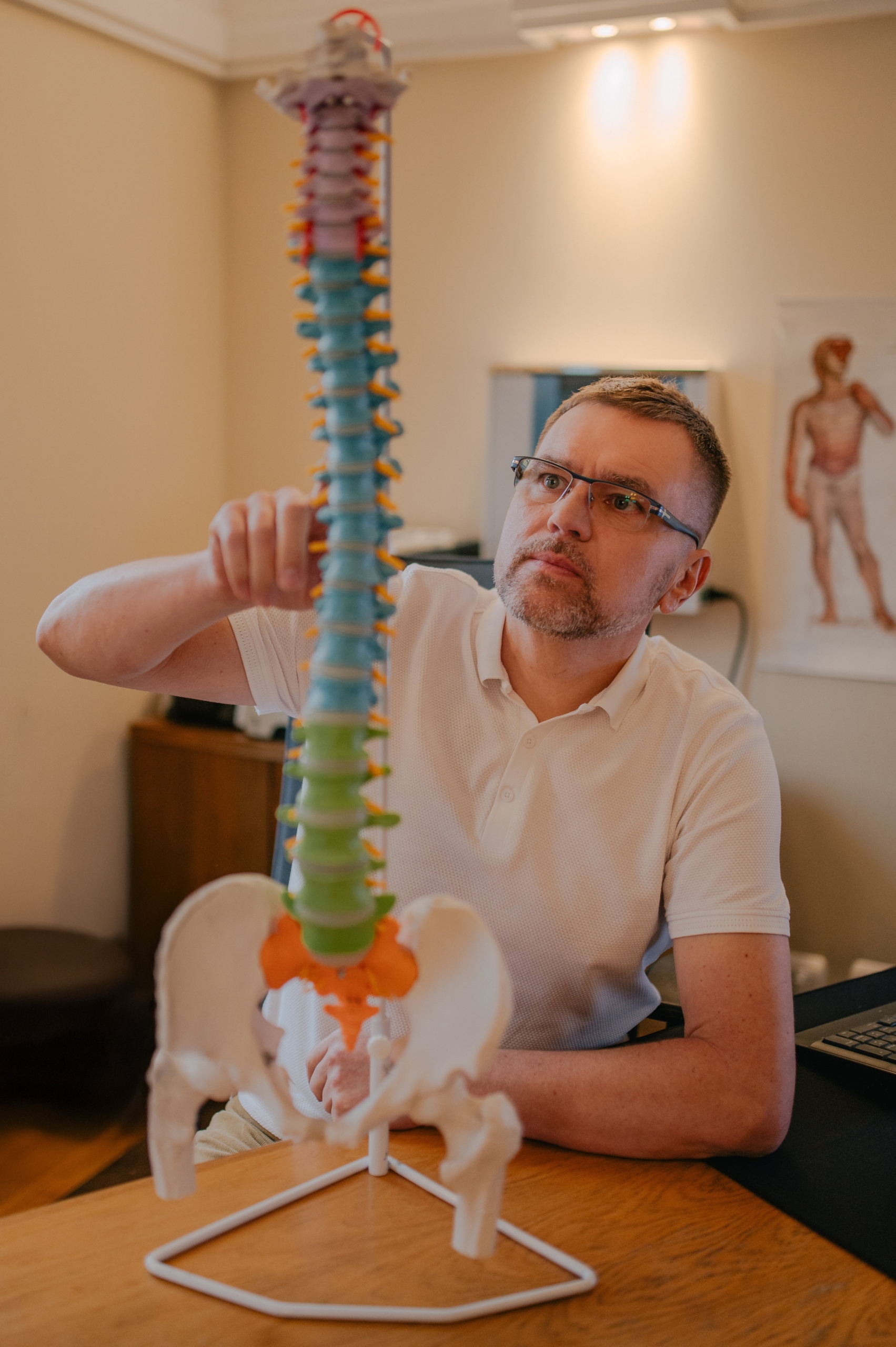
Czym jest dyskopatia?
Dyskopatia to jedna z najczęściej występujących chorób kręgosłupa, prowadząca do znacznego ograniczenia komfortu życia i sprawności ruchowej. Schorzenie to polega na uszkodzeniu struktury krążka międzykręgowego, który traci swoją naturalną elastyczność, obniża wysokość i nie jest w stanie prawidłowo spełniać funkcji amortyzacyjnych. Najczęściej zmiany zwyrodnieniowe dotyczą odcinka szyjnego lub lędźwiowego, jednak mogą pojawić się również w odcinku piersiowym.
Dyskopatia rozwija się stopniowo, często latami, pod wpływem nieprawidłowych przeciążeń, złej postawy ciała, braku aktywności fizycznej, urazów lub naturalnych procesów starzenia się organizmu. Coraz częściej diagnozowana jest także u osób młodych, prowadzących siedzący tryb życia, co dodatkowo wskazuje na istotną rolę stylu życia w rozwoju tego schorzenia.
Z punktu widzenia terapii manualnej dyskopatia to nie tylko uszkodzenie pojedynczego krążka międzykręgowego, ale złożone zaburzenie całej mechaniki ciała. Zmiany w strukturze dysku wpływają na funkcjonowanie mięśni, więzadeł oraz układu nerwowego, prowadząc do kompensacji ruchowych, wzmożonego napięcia tkanek i przeciążenia sąsiednich struktur. W terapii manualnej kluczowe jest więc nie tylko łagodzenie objawów bólowych, ale przede wszystkim przywrócenie prawidłowej funkcji całego układu mięśniowo-szkieletowego, aby zapobiec dalszym uszkodzeniom i utrwalić uzyskane efekty leczenia.
Jak dochodzi do uszkodzenia krążków międzykręgowych?
Krążki międzykręgowe, znajdujące się pomiędzy poszczególnymi kręgami, pełnią kluczową rolę w prawidłowym funkcjonowaniu kręgosłupa. Dzięki swojej budowie — elastycznemu jądru miażdżystemu otoczonemu włóknistym pierścieniem — skutecznie amortyzują siły działające na kręgosłup, umożliwiając jego ruchomość i chroniąc go przed przeciążeniami wynikającymi z codziennej aktywności.
Z biegiem czasu, pod wpływem naturalnych procesów starzenia oraz czynników środowiskowych, struktura krążków zaczyna się zmieniać. Dochodzi do stopniowej utraty nawodnienia jądra miażdżystego, co obniża jego sprężystość i zdolność do równomiernego rozkładania obciążeń. Jednocześnie pierścień włóknisty staje się bardziej podatny na mikrourazy i pęknięcia, szczególnie w sytuacji przewlekłych przeciążeń lub nagłych urazów.
Nieprawidłowa postawa ciała, wielogodzinne przebywanie w jednej pozycji, zwłaszcza siedzącej lub pochylonej, brak regularnej aktywności fizycznej oraz nieprawidłowe wzorce ruchowe dodatkowo przyspieszają proces degeneracji krążków. W pewnym momencie zmiany te prowadzą do uwypuklenia krążka lub nawet jego przemieszczenia poza fizjologiczną granicę, co może skutkować uciskiem na korzenie nerwowe lub rdzeń kręgowy.
Objawy uszkodzenia krążków są uzależnione od miejsca i stopnia zaawansowania zmian. Pacjenci najczęściej skarżą się na ból o charakterze promieniującym, drętwienie kończyn, zaburzenia czucia, a w poważniejszych przypadkach również na osłabienie siły mięśniowej. Jeżeli proces degeneracyjny nie zostanie zatrzymany lub odpowiednio leczony, może dojść do trwałych zmian strukturalnych, które znacząco utrudniają codzienne funkcjonowanie.
W terapii manualnej duże znaczenie przypisuje się nie tylko łagodzeniu skutków uszkodzenia krążka, ale także przywracaniu prawidłowej mechaniki kręgosłupa i eliminowaniu czynników przeciążających, aby zapobiec dalszym powikłaniom.
Terapia manualna w leczeniu dyskopatii
Terapia manualna w leczeniu dyskopatii skupia się na przywracaniu prawidłowego ruchu i równowagi w obrębie kręgosłupa oraz otaczających go struktur mięśniowo-więzadłowych. Ból nie zawsze wynika bezpośrednio ze zmiany w jednym miejscu — często jest efektem przeciążeń i zaburzeń w innych częściach ciała. Dlatego terapia obejmuje nie tylko obszar objęty dyskopatią, ale całą biomechanikę organizmu, aby skutecznie usuwać przyczyny dolegliwości, a nie jedynie ich objawy.
Podczas terapii specjalista stosuje różnorodne techniki manualne, dostosowane indywidualnie do potrzeb pacjenta oraz charakteru zmian w kręgosłupie. Mobilizacje stawów mają na celu przywrócenie prawidłowego zakresu ruchu w segmentach objętych dysfunkcją, natomiast precyzyjne i bezpieczne manipulacje mogą zmniejszać ucisk na nerwy, poprawiać ukrwienie tkanek oraz łagodzić napięcie mięśniowe. Efektem jest nie tylko redukcja bólu, ale również poprawa funkcji całego kręgosłupa.
W terapii manualnej szczególną uwagę przywiązuje się do przywracania równowagi napięć mięśniowych oraz korekty osi biomechanicznej ciała. Odpowiednia praca nad ustawieniem kręgosłupa i rozluźnieniem przeciążonych struktur pozwala nie tylko na zmniejszenie objawów dyskopatii, ale również na długoterminową poprawę jego stabilności i funkcjonalności.
Proces terapii i powrót do zdrowia
Terapia manualna obejmuje techniki mające na celu odtworzenie fizjologicznych wzorców ruchu, redukcję kompensacji oraz poprawę elastyczności i stabilizacji tkanek okołokręgosłupowych. Każda interwencja jest dostosowywana indywidualnie do wyników przeprowadzonej diagnostyki oraz możliwości organizmu pacjenta, z uwzględnieniem całościowej oceny biomechaniki ciała.
Proces leczenia rozpoczyna się od pierwszej wizyty diagnostycznej, na którą pacjent zobowiązany jest dostarczyć aktualne przeglądowe zdjęcia RTG wszystkich trzech odcinków kręgosłupa — szyjnego, piersiowego i lędźwiowego. Alternatywnie mogą to być obrazy rezonansu magnetycznego lub tomografii komputerowej. Wskazane jest również przyniesienie dokumentacji z wcześniejszego leczenia szpitalnego lub sanatoryjnego. Na podstawie przeprowadzonej analizy funkcjonalnej, testów ruchowych oraz wyników badań obrazowych, opracowywany jest indywidualny plan terapii.
Pierwszy etap leczenia to intensywna, 10-dniowa kuracja, podczas której zabiegi wykonywane są dwa razy dziennie, w godzinach porannych i popołudniowych. W wyjątkowych przypadkach czas trwania kuracji może zostać wydłużony do 14 dni. Wstępne efekty terapeutyczne odczuwalne są najczęściej już po zakończeniu pierwszej kuracji, choć pełna stabilizacja układu ruchu i powrót do prawidłowych wzorców wymaga systematycznego kontynuowania procesu.
W przypadkach bardziej skomplikowanych konieczne są kolejne turnusy rehabilitacyjne, zazwyczaj w formie 6-dniowych kuracji, realizowanych po około 1–2 miesiącach od zakończenia pierwszego cyklu. W późniejszym etapie, po ustabilizowaniu funkcji kręgosłupa i ustąpieniu objawów, zaleca się profilaktyczne 6-dniowe kuracje wykonywane co pół roku, a następnie — raz do roku, w celu utrzymania efektów i zapobiegania nawrotom dolegliwości.
Czas trwania terapii i liczba niezbędnych kuracji zależy od stopnia zaawansowania zmian oraz indywidualnych predyspozycji pacjenta. Kluczowe znaczenie dla skuteczności leczenia ma regularność wykonywania zabiegów oraz ścisłe przestrzeganie zaleceń lekarza, także w okresie pomiędzy kolejnymi turnusami.
Integralną częścią procesu leczenia jest edukacja pacjenta w zakresie ergonomii codziennego funkcjonowania, kontroli postawy i bezpiecznego obciążania ciała. Świadome uczestnictwo pacjenta w terapii oraz sumienna realizacja autoterapii znacząco zwiększają trwałość osiągniętych efektów. Dzięki temu leczenie metodą terapii manualnej nie tylko skutecznie redukuje objawy dyskopatii, ale również realnie zmniejsza ryzyko ich nawrotu, poprawiając jakość życia pacjentów w długim okresie.
Kiedy warto zgłosić się na terapię manualną?
W przypadku wystąpienia objawów takich jak promieniujący ból kręgosłupa, drętwienie kończyn, zaburzenia czucia czy ograniczenie ruchomości, nie warto zwlekać z decyzją o konsultacji ze specjalistą. Symptomy te mogą świadczyć o postępującej dyskopatii lub innych zaburzeniach funkcjonalnych układu ruchu, które z czasem prowadzą do pogłębiania się zmian i coraz większych trudności w codziennym funkcjonowaniu.
Wczesna diagnoza, oparta na dokładnej analizie biomechaniki ciała, testach funkcjonalnych oraz ocenie badań obrazowych, pozwala na szybkie podjęcie odpowiedniego leczenia. Terapia manualna, prowadzona zgodnie z indywidualnie opracowanym planem, koncentruje się na odnalezieniu rzeczywistego źródła problemu, a nie jedynie na łagodzeniu objawów bólowych. Dzięki temu możliwe jest skuteczne przywrócenie prawidłowych wzorców ruchu, zmniejszenie napięć kompensacyjnych oraz odciążenie struktur nerwowych, co prowadzi do realnej poprawy funkcji kręgosłupa i całego układu mięśniowo-szkieletowego.
Zgłoszenie się na terapię w początkowym stadium dolegliwości daje największe szanse na szybki i trwały powrót do sprawności, ogranicza ryzyko rozwoju poważniejszych powikłań oraz pozwala uniknąć konieczności bardziej inwazyjnych metod leczenia.